※ 본 사이트의 모든 게시물과 이미지는 관리자의 동의 없이 수정 및 배포될 수 없습니다.
콜레스테롤 관리 공식 대전환
페이지 정보
작성일26-04-03 10:24
조회86
ACC·AHA 새 지침…아동기 검사·30년 위험 예측까지 반영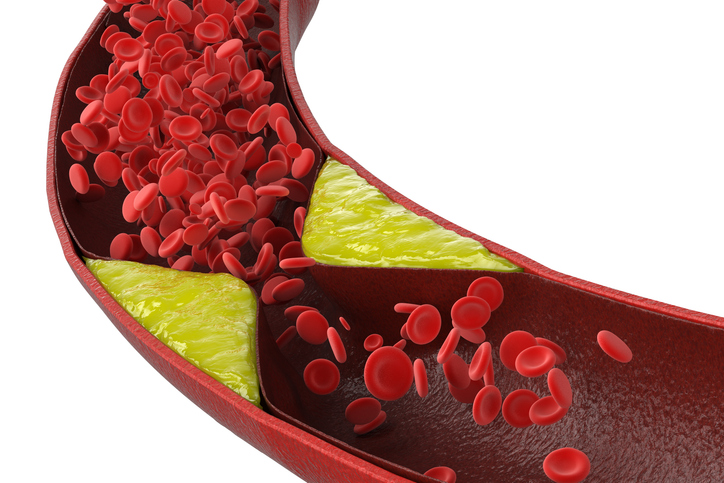
일명 '나쁜 콜레스테롤'인 LDL콜레스테롤(저밀도지단백 콜레스테롤)은 혈관 안에 플라크(찌꺼기)가 쌓이게 해 피 흐름(혈류)을 방해한다. 동맥경화의 주요 요인이다. 사진= 게티이미지뱅크
심장병은 어느 날 갑자기 생긴 병처럼 보이지만, 실제로는 오랜 시간 혈관 안에 차곡차곡 쌓인 위험이 한순간 드러난 결과인 경우가 많다. 미국심장학회(ACC)와 미국심장협회(AHA)가 8년 만에 새로 내놓은 이상지질혈증 관리 지침은 바로 이 지점을 겨냥했다. 검사와 예방의 시작 시점을 앞당기고, 사람마다 다른 유전적·대사적 위험까지 반영해 더 정밀하게 관리하자는 것이 핵심이다. 이제는 "나이가 들면 검사한다"는 수준을 넘어, 필요하면 아동기부터 위험을 살피고 향후 10년은 물론 30년 뒤 심근경색과 뇌졸중 위험까지 예측하겠다는 방향으로 바뀐 것이다.
이번 가이드라인의 정식 명칭은 '2026 이상지질혈증 관리 가이드라인(2026 Guideline on the Management of Dyslipidemia)'이다. 국제 학술지 ≪미국심장학회저널(Journal of the American College of Cardiology·JACC)≫과 ≪서큘레이션(Circulation)≫ 최근호에 동시 게재됐다. ACC와 AHA 외에도 미국심혈관·폐재활협회(AACVPR), 미국예방의학회(ACPM), 미국당뇨병학회(ADA), 미국노인의학회(AGS), 미국약사회(APhA), 미국예방심장학회(ASPC), 미국지질학회(NLA) 등 여러 관련 학회가 협력·지지 학회로 참여했다. 이번 지침은 2018년 혈중 콜레스테롤 관리 지침 이후 나온 공식 개정판이다.
검사 시점, 더 빨라졌다
개정의 중심에는 저밀도지단백 콜레스테롤(LDL-C), 이른바 '나쁜 콜레스테롤'을 더 적극적으로 낮추려는 전략이 있다. LDL 콜레스테롤이 높으면 혈관 벽에 지방 찌꺼기인 죽상경화반(플라크)이 쌓이기 쉽다. 이 플라크가 혈관을 좁히거나 터지면 심근경색이나 뇌졸중 같은 치명적 질환으로 이어질 수 있다.
하지만 새 지침은 LDL 콜레스테롤 수치 하나만으로 위험을 판단하지 않는다. 지단백(a)[Lp(a)], 아포지단백 B(apoB), 고감도 C반응성단백(hsCRP), 중성지방 같은 지표를 함께 살펴 개인별 위험을 더 촘촘하게 따지도록 했다. 특히 Lp(a)는 생활습관보다 유전적 영향이 큰 지표로, 새 지침은 성인에서 최소 1회 측정할 것을 권고한다. Lp(a)가 125 nmol/L 이상이면 심근경색이나 뇌졸중의 장기 위험이 약 1.4배, 250 nmol/L이면 최소 2배까지 높아질 수 있다는 점도 강조했다.
검사 시점을 앞당긴 점도 눈에 띈다. 가족성 고콜레스테롤혈증처럼 유전적으로 LDL 콜레스테롤이 매우 높은 질환은 어린 나이부터 혈관 손상을 일으킬 수 있기 때문이다. 이에 따라 지침은 9~11세 아동에 대한 콜레스테롤 선별검사를 권고했다. 가족력이 있거나 위험이 의심되면 더 이른 시점에 평가를 고려할 수도 있다. 심혈관질환 예방은 중년부터가 아니라, 위험이 시작되는 시점부터 시작해야 한다는 메시지가 한층 분명해진 셈이다.
위험도 계산식도 대폭 손질
변화의 또 다른 축은 새 위험도 계산기 '프리벤트(PREVENT·Predicting Risk of Cardiovascular Disease EVENTs)'의 도입이다. 기존 모델이 주로 40세 이상 성인의 10년 위험을 평가했다면, PREVENT는 30세부터 79세까지 적용할 수 있고 10년 위험과 30년 위험을 함께 추정한다. 나이와 콜레스테롤, 혈압뿐 아니라 혈당, 신장 기능 등 더 폭넓은 건강 정보를 반영하도록 설계된 것이 특징이다. 학회는 기존 계산식이 심근경색과 뇌졸중의 10년 위험을 40~50%가량 과대평가할 가능성이 있었다고 설명했다.
의사가 치료 여부를 판단할 때 참고하는 '위험 증강 인자(risk enhancers)'도 더 구체화됐다. 조기 폐경, 자간전증, 임신성 당뇨병 같은 임신·출산 관련 병력, 류마티스관절염이나 루푸스 같은 만성 염증질환, 만성콩팥병, 당뇨병, 비만, 가족력, 특정 조상 집단의 유전적 특성 등이 여기에 포함된다. 같은 LDL 수치라도 이런 배경이 있으면 실제 심혈관 위험은 더 높을 수 있다는 뜻이다.
필요하면 영상검사도 활용한다. 대표적인 검사가 관상동맥 석회화 점수(CAC 스캔)다. 관상동맥 벽에 칼슘과 플라크가 얼마나 쌓였는지 확인하는 검사로, 경계 위험군이나 중등도 위험군에서 스타틴 치료 여부를 결정하는 데 도움을 줄 수 있다. 혈액검사 수치만으로는 놓칠 수 있는 '숨은 동맥경화'를 찾아내는 보조 수단인 셈이다.
치료 목표도 더 정교해졌다
치료 원칙도 한층 분명해졌다. 생활습관 교정은 여전히 기본이다. 균형 잡힌 식사, 규칙적인 운동, 금연, 적정 체중 유지, 충분한 수면이 우선이다. 다만 필요하면 약물치료를 더 이른 시점부터 시작할 수 있다는 점에서 이전보다 적극적인 방향으로 바뀌었다. 학회는 심혈관질환의 80% 이상이 예방 가능하다고 보고 있다.
약물치료에서는 스타틴이 여전히 중심축이지만, 반응이 충분하지 않거나 더 강한 LDL 저하가 필요한 경우 에제티미브(ezetimibe), 벰페도익산(bempedoic acid), PCSK9 단클론항체 같은 비스타틴 약제를 추가할 수 있도록 권고했다. 임신·수유 중인 사람, 75세 이상 고령자, 당뇨병·만성콩팥병·HIV·암 환자 등 특수 집단에 대한 관리 원칙도 함께 담겼다.
LDL 콜레스테롤 목표치도 다시 전면에 나섰다. 심혈관질환이 없는 사람이라도 위험도에 따라 목표 수치를 더 낮게 잡는다. 경계 또는 중등도 위험군은 LDL-C 100mg/dL 미만, 고위험군은 70mg/dL 미만이 권고된다. 이미 죽상경화성 심혈관질환이 있고 재발 위험이 매우 높은 경우에는 55mg/dL 미만이 목표다. 비(非)HDL 콜레스테롤과 아포지단백 B 목표치도 함께 제시됐다.
이는 심혈관질환 예방이 단순히 특정 수치 하나를 낮추는 문제가 아니라는 점을 보여준다. 위험을 더 일찍 발견하고, 생활습관과 약물치료, 동반질환 관리까지 함께 묶어 접근해야 한다는 뜻이다.
이번 지침 개정은 콜레스테롤 관리가 더 이상 건강검진표 속 숫자 하나를 확인하는 수준에 머물지 않는다는 점을 보여준다. 이제는 '나쁜 콜레스테롤'만 보는 시대를 넘어, 유전적 위험과 장기 예후까지 함께 따지는 정밀 예방의 시대로 들어서고 있다. 심장병을 막는 가장 좋은 시점은 증상이 나타난 뒤가 아니라, 혈관이 조용히 망가지기 시작하는 훨씬 이전일지 모른다.
*논문출처: ACC/AHA/AACVPR/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Dyslipidemia. JACC, 2026; DOI: 10.1016/j.jacc.2025.11.016.
이번 가이드라인의 정식 명칭은 '2026 이상지질혈증 관리 가이드라인(2026 Guideline on the Management of Dyslipidemia)'이다. 국제 학술지 ≪미국심장학회저널(Journal of the American College of Cardiology·JACC)≫과 ≪서큘레이션(Circulation)≫ 최근호에 동시 게재됐다. ACC와 AHA 외에도 미국심혈관·폐재활협회(AACVPR), 미국예방의학회(ACPM), 미국당뇨병학회(ADA), 미국노인의학회(AGS), 미국약사회(APhA), 미국예방심장학회(ASPC), 미국지질학회(NLA) 등 여러 관련 학회가 협력·지지 학회로 참여했다. 이번 지침은 2018년 혈중 콜레스테롤 관리 지침 이후 나온 공식 개정판이다.
검사 시점, 더 빨라졌다
개정의 중심에는 저밀도지단백 콜레스테롤(LDL-C), 이른바 '나쁜 콜레스테롤'을 더 적극적으로 낮추려는 전략이 있다. LDL 콜레스테롤이 높으면 혈관 벽에 지방 찌꺼기인 죽상경화반(플라크)이 쌓이기 쉽다. 이 플라크가 혈관을 좁히거나 터지면 심근경색이나 뇌졸중 같은 치명적 질환으로 이어질 수 있다.
하지만 새 지침은 LDL 콜레스테롤 수치 하나만으로 위험을 판단하지 않는다. 지단백(a)[Lp(a)], 아포지단백 B(apoB), 고감도 C반응성단백(hsCRP), 중성지방 같은 지표를 함께 살펴 개인별 위험을 더 촘촘하게 따지도록 했다. 특히 Lp(a)는 생활습관보다 유전적 영향이 큰 지표로, 새 지침은 성인에서 최소 1회 측정할 것을 권고한다. Lp(a)가 125 nmol/L 이상이면 심근경색이나 뇌졸중의 장기 위험이 약 1.4배, 250 nmol/L이면 최소 2배까지 높아질 수 있다는 점도 강조했다.
검사 시점을 앞당긴 점도 눈에 띈다. 가족성 고콜레스테롤혈증처럼 유전적으로 LDL 콜레스테롤이 매우 높은 질환은 어린 나이부터 혈관 손상을 일으킬 수 있기 때문이다. 이에 따라 지침은 9~11세 아동에 대한 콜레스테롤 선별검사를 권고했다. 가족력이 있거나 위험이 의심되면 더 이른 시점에 평가를 고려할 수도 있다. 심혈관질환 예방은 중년부터가 아니라, 위험이 시작되는 시점부터 시작해야 한다는 메시지가 한층 분명해진 셈이다.
위험도 계산식도 대폭 손질
변화의 또 다른 축은 새 위험도 계산기 '프리벤트(PREVENT·Predicting Risk of Cardiovascular Disease EVENTs)'의 도입이다. 기존 모델이 주로 40세 이상 성인의 10년 위험을 평가했다면, PREVENT는 30세부터 79세까지 적용할 수 있고 10년 위험과 30년 위험을 함께 추정한다. 나이와 콜레스테롤, 혈압뿐 아니라 혈당, 신장 기능 등 더 폭넓은 건강 정보를 반영하도록 설계된 것이 특징이다. 학회는 기존 계산식이 심근경색과 뇌졸중의 10년 위험을 40~50%가량 과대평가할 가능성이 있었다고 설명했다.
의사가 치료 여부를 판단할 때 참고하는 '위험 증강 인자(risk enhancers)'도 더 구체화됐다. 조기 폐경, 자간전증, 임신성 당뇨병 같은 임신·출산 관련 병력, 류마티스관절염이나 루푸스 같은 만성 염증질환, 만성콩팥병, 당뇨병, 비만, 가족력, 특정 조상 집단의 유전적 특성 등이 여기에 포함된다. 같은 LDL 수치라도 이런 배경이 있으면 실제 심혈관 위험은 더 높을 수 있다는 뜻이다.
필요하면 영상검사도 활용한다. 대표적인 검사가 관상동맥 석회화 점수(CAC 스캔)다. 관상동맥 벽에 칼슘과 플라크가 얼마나 쌓였는지 확인하는 검사로, 경계 위험군이나 중등도 위험군에서 스타틴 치료 여부를 결정하는 데 도움을 줄 수 있다. 혈액검사 수치만으로는 놓칠 수 있는 '숨은 동맥경화'를 찾아내는 보조 수단인 셈이다.
치료 목표도 더 정교해졌다
치료 원칙도 한층 분명해졌다. 생활습관 교정은 여전히 기본이다. 균형 잡힌 식사, 규칙적인 운동, 금연, 적정 체중 유지, 충분한 수면이 우선이다. 다만 필요하면 약물치료를 더 이른 시점부터 시작할 수 있다는 점에서 이전보다 적극적인 방향으로 바뀌었다. 학회는 심혈관질환의 80% 이상이 예방 가능하다고 보고 있다.
약물치료에서는 스타틴이 여전히 중심축이지만, 반응이 충분하지 않거나 더 강한 LDL 저하가 필요한 경우 에제티미브(ezetimibe), 벰페도익산(bempedoic acid), PCSK9 단클론항체 같은 비스타틴 약제를 추가할 수 있도록 권고했다. 임신·수유 중인 사람, 75세 이상 고령자, 당뇨병·만성콩팥병·HIV·암 환자 등 특수 집단에 대한 관리 원칙도 함께 담겼다.
LDL 콜레스테롤 목표치도 다시 전면에 나섰다. 심혈관질환이 없는 사람이라도 위험도에 따라 목표 수치를 더 낮게 잡는다. 경계 또는 중등도 위험군은 LDL-C 100mg/dL 미만, 고위험군은 70mg/dL 미만이 권고된다. 이미 죽상경화성 심혈관질환이 있고 재발 위험이 매우 높은 경우에는 55mg/dL 미만이 목표다. 비(非)HDL 콜레스테롤과 아포지단백 B 목표치도 함께 제시됐다.
이는 심혈관질환 예방이 단순히 특정 수치 하나를 낮추는 문제가 아니라는 점을 보여준다. 위험을 더 일찍 발견하고, 생활습관과 약물치료, 동반질환 관리까지 함께 묶어 접근해야 한다는 뜻이다.
이번 지침 개정은 콜레스테롤 관리가 더 이상 건강검진표 속 숫자 하나를 확인하는 수준에 머물지 않는다는 점을 보여준다. 이제는 '나쁜 콜레스테롤'만 보는 시대를 넘어, 유전적 위험과 장기 예후까지 함께 따지는 정밀 예방의 시대로 들어서고 있다. 심장병을 막는 가장 좋은 시점은 증상이 나타난 뒤가 아니라, 혈관이 조용히 망가지기 시작하는 훨씬 이전일지 모른다.
*논문출처: ACC/AHA/AACVPR/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Dyslipidemia. JACC, 2026; DOI: 10.1016/j.jacc.2025.11.016.
- 이전글“요즘 왜 이리 피곤할까”…돼지고기 ’이 부위’ 먹었더니, 몸에 변화가? 26.04.07
- 다음글“설탕세보다 ‘이 방법’이 더 효과적”… 뭐길래? 26.03.30

